Термин «цервикогенная головная боль» был предложен в 1983 году для описания случаев односторонней головной боли с изменяющейся интенсивностью, усиливающейся при движениях головы и распространяющейся из затылочной в лобную область. Боль усиливается при движениях шеи или длительным пребыванием в неудобном положении. Головная боль не перемещается между сторонами головы. Боль чаще всего не имеет пульсирующего характера, тупая, от умеренной до выраженной интенсивности, имеет различную продолжительность. У пациентов с цервикогенной головной болью может быть ограничен объём движений в шее, боль может сопровождаться односторонней болью в шее, плече или в руке.
Проблемой такого определения является сходство клинических признаков цервикогенной головной болью цервикогенной головной боли с распространёнными типами первичной головной боли: головной боли напряжения, мигрени без ауры или гемикрания континуа, что обесценивает клиническую диагностику цервикогенной головной боли.
Другой подход игнорирует клинические признаки цервикогенной головной боли и для установки диагноза, подтверждения связи с патологией шейного отдела позвоночника, использует оценку эффекта от блокады болезненных точек — источников боли в суставах верхних сегментов шейного отдела позвоночника местными анестетиками.
Определение
В МКГБ-3 (2018) цервикогенная головная боль входит в группу головных или лицевых болей, связанных с поражением черепа, шейного отдела позвоночника, глаз, ушей, носа и придаточных пазух носа, зубов, полости рта или других шейных структур.
Этиология и патогенез
В развитии ЦГБ принимают участие костно-мышечные структуры трёх верхних шейных сегментов. Патологический механизм, по которому боль в шее ощущается как головная, связан с тригемино-цервикальным ядром, которое распространяется от спинного мозга до уровня С3–4 и дорсальными колоннами верхних сегментов спинного мозга (его анатомическим и функциональным продолжением тригемино-цервикального ядра). Таким образом, ввиду «конвергенции», афферентные сигналы от любого из корешков спинномозговых нервов трёх верхних шейных сегментов могут восприниматься как головная боль.
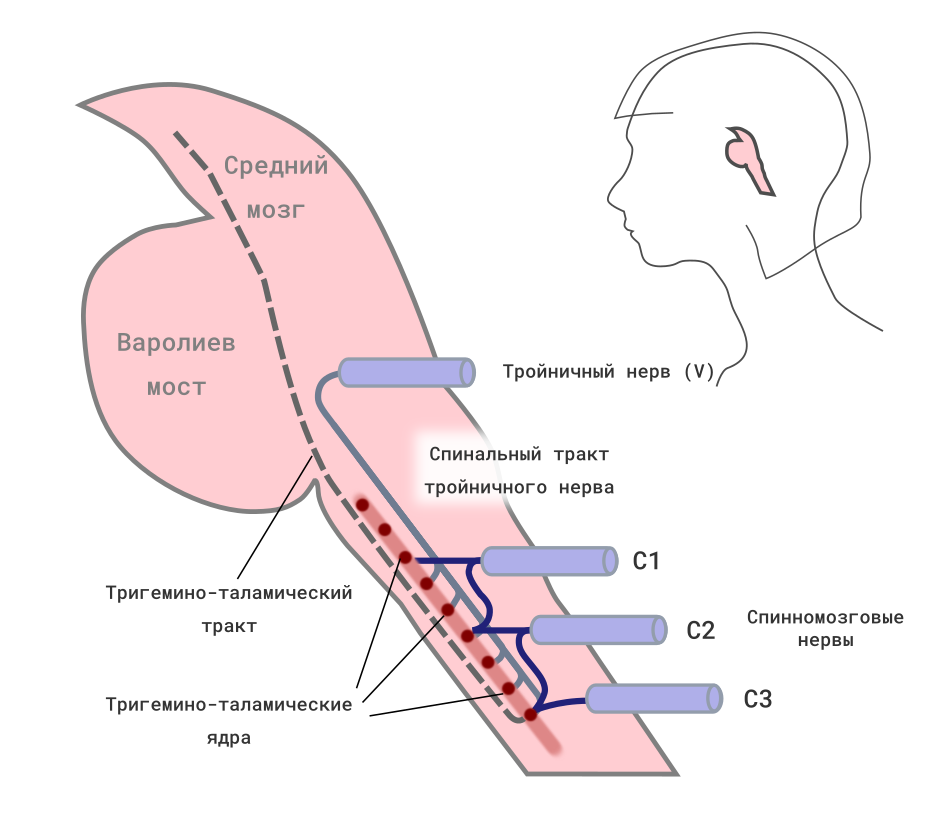
Ноцицептивные афференты тройничного нерва и верхних трёх шейных спинномозговых нервов образуют связи с телами одних и тех же вторых нейронов в тригемино-цервикальном ядре в верхней части спинного мозга. Такая конвергенция является анатомо-физиологическим субстратом распространения болевых импульсов из шеи в области головы, иннервируемые шейными нервами или тройничным нервов.
Схема выполнена врачом-неврологом Яблонским М.А. источник: Bogduk N, Govind J. Cervicogenic headache: an assessment of the evidence on clinical diagnosis, invasive tests, and treatment. Lancet Neurol 2009; 8: 959.
Эпидемиология
Качественных эпидемиологические исследований, оценивающих распространённость цервикогенной головной боли, не выполнено. Согласно доступным к настоящему времени данным ЦГБ страдает 0, 4–4% пациентов.
Причиной отсутствия полноценных данных является неоднозначность диагностических критериев.
Клиника
Проявления цервикогенной головной боли могут быть неотличимы от других первичных головных болей: головной боли напряжения, мигрени без ауры и гемикрании континуа.
Наиболее характерно одностороннее расположение головной боли с распространением в сзади-наперед. Боль чаще постоянная, чем пульсирующая.
Случаи цервикокраниалгии, ассоциированные с вегетативными симптомами исторически определяются как это — задний шейный симпатический синдром (синдром Барре—Льеу, шейная мигрень, синдром поражения позвоночного нерва).
Диагностика
Критерии диагностики МКГБ-3 (2018).
Описание: головная боль, вызванная нарушением со стороны шейного отдела позвоночника и его отдельных структур позвонков, межпозвонковых дисков и/или мягких тканей, обычно, но не всегда сопровождается болью в шее.
Диагностические критерии:
A. Любая головная боль, соответствующая критерию C.
B. Клинически и/или визуализационные признаки патологии или поражения шейного отдела позвоночника или мягких тканей шеи, наличие которых связывается с развитием головной боли.
C. Наличие причинно-следственной связи доказывается не менее чем двумя из следующих утверждений:
- развитие головной боли связано по времени с развитием заболевания шеи и выявлением признаков шейного повреждения. головная боль существенно уменьшается или исчезает параллельно с улучшением или устранением заболевания или поражения шеи;
- объём движений в шее ограничен и головная боль существенно усиливается при проведении провоцирующих манёвров;
- головная боль уменьшается после диагностической блокады структур шейного отдела позвоночника.
D. Случай не имеет лучшего соответствия критериям другого состояния в МКГБ-3.
Примечания:
- Патологические находки в верхних сегментах шейного отдела позвоночника часто встречаются и у пациентов без головной боли; они могут свидетельствовать в пользу связи, но не являются её однозначным доказательством.
- Опухоли, переломы, инфекции и ревматоидный артрит с вовлечением верхних сегментов шейного отдела позвоночника не имеют однозначной причинной связи с развитием головной боли, однако, в отдельных случаях рассматриваются как подтверждение критерия В. Спондилёз шейного отдела позвоночника и остеохондроз могут соответствовать и не соответствовать критерию В, что определяется индивидуально.
- Когда цервикальная миофасциальная боль является причиной, головная боль должна кодироваться в рубрике «головная боль напряжения»; однако в дальнейшем, возможно получение данных в пользу альтернативного диагноза «головная боль связанная с мышечно-скелетной болью шейного отдела позвоночника».
- Суждение о головной боли, вызванной радикулопатией корешков верхних сегментов шейного отдела позвоночника считается обоснованным ввиду хорошо изученной конвергенции между структурами ноцицептивной системы на уровне верхних шейных сегментов и тройничного нерва, что служит логической причиной головной боли. До получения дальнейших доказательных данных, это диагноз приводится в приложении «головная боль, связанная радикулопатией верхних шейных сегментов».
- Признаки, помогающие отличить цервикогенную головную боль от мигрени и головной боли напряжения включают одностороннюю боль, возможность вызвать типичный приступ головной боли при помощи нажатия пальцами на мышцы шеи и движениями головы и распространением боли сзади наперёд. Однако, в то время, как эти признаки могут быть симптомами цервикогенной головной боли, они не являются уникальными, и не обязательно имеют причинную связь с головной болью. Признаки мигрени, такие как тошнота, рвота и фото/фонофобия могут быть проявлением цервикогенной головной боли, однако, в меньшей степени, чем мигрени, и могут отличать отдельные случаи от головной боли напряжения.
Приступы резкой боли в левой половине головы (описывает и мигренозную головную боль пульсирующего характера с тошнотой и боль в левой половине головы, постоянного характера, более выраженную, чем мигренозная).
приступ интенсивной латерализованной головной боли развился впервые в 2016 году (купировался после введения обезболивающих средств бригадой скорой медицинской помощи); следующий приступ – 28.12.2018, также вызывала бригаду скорой медицинской помощи, также, приступ был купирован приёмом анальгетиков. Ранее обращалась с жалобами на приступы пульсирующей латерализованной головной боли.
Лечение
Пероральные лекарственные препараты
Редкие и непродолжительные приступы цервикогенной головной боли купируются приёмом обезболивающих средств. Эффективность назначения миорелаксантов центрального действия (толперизон, тизанидин) у пациентов с мышечно-скелетной болью сомнительна.
По данным небольшого рандомизированного клинического исследования (n=41) была установлена эффективность прегабалина. Приём препарата существенно уменьшал количество дней в течение месяца, во время которых пациент не отмечал головной боли (16 в сравнении с 0 при приёме плацебо), эффект приёма препараты в дозе 450 мг/сут отмечался в течение 12 недель исследования, однако, к концу срока был менее выражен (Boudreau GP, Marchand L, 2014).
Для лечения хронической миофасциальной другой локализации используются антидепрессанты амитриптилин и дулоксетин, однако, доказательных данных в пользу их эффективности у пациентов с головной болью нет.
Инъекционная терапия
Введение местных анестетиков в латеральный атланто-осевой сустав, межпозвонковые фасеточные суставы C2–3 (к которым прилежит С3 позвоночный нерв), и/или C3–4 межпозвонковый сустав может временно уменьшить боль и позволить более активно использовать физические средства лечения.
В отдельных случаях может быть эффективна блокада большого и малого затылочных нервов. Это лечение, в отличии от блокады области межпозвонковых суставов, не обладает избирательной эффективностью в отношении ЦГБ (положительный эффект не может использоваться как подтверждение диагноза) и не имеет анатомо-физиологического обоснования.
Показан умеренный непродолжительный эффект от введения глюкокортикоидов в атланто-аксиальный (Narouze SN, Casanova J, 2007) и фасеточные суставы Slipman CW, Lipetz JS, 2001).
Лечение физическими методами
Получены доказательные данные об эффективности мануальной терапии у больных с цервикогенной головной болью, как в комбинации с физическими упражнениями, так и отдельно (Jull G, Trott P, 2002; Racicki S, Gerwin S, 2013). Проведение манипуляций сопровождается повышенным риском инсульта.